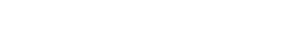La licenciada en Kinesiología Estela Cañete dialogó con la Agencia de Noticias Formosa (AGENFOR) y precisó cómo se viene trabajando en la provincia con el Casco Helmet, una estrategia de ventilación no invasiva que se utiliza en pacientes con COVID-19 positivo.
En un primer término, hizo notar que se trata de “dos grandes estrategias de trabajo con pacientes que están en una insuficiencia respiratoria grave hipoxémica, como es el caso de los positivos de COVID-19”.
“La oxigenoterapia es nuestra primera opción y, para los pacientes que ya están en un grado más avanzado de la patología, tenemos las opciones de hacer ventilación mecánica que es un equipamiento que va a reemplazar de alguna manera el sistema respiratorio del paciente”, informó.
Y avanzó aclarando que a esta ventilación mecánica se la puede subdividir en dos grandes grupos: “invasiva” y “no invasiva”.
“La llamamos invasiva porque debemos sedar, relajar, dormir al paciente e introducirle un tubo en su vía aérea para poder ventilarlo”, explicó, mientras que en el caso de la ventilación no invasiva “tenemos la opción de este interfaz, que se denomina Helmet, que significa casco”.
En la misma línea, continuó: “Es la que actualmente se está usando, sobre todo por una recomendación que tiene que ver con la aerosolización del virus”.
Resaltó que esta técnica es muy utilizada en Europa, pero que en Argentina se empezó a implementarla “por el COVID-19, sobre todo para el cuidado hacia el personal de salud (por la aerosolización del virus y el contacto con él) y para evitar que el paciente vaya a la ventilación mecánica invasiva”.
“En el Hospital Central de Formosa, gracias al Gobierno de la provincia, hemos recibido cascos que estamos utilizando en la emergencia del hospital”, aseveró.
“A los pacientes categorizados como leves y moderados por tener una buena saturación periférica, por no estar muy disneico, pero que sí tiene una gasometría arterial muy alterada y una radiografía muy alterada con mucha fiebre y tos les colocamos el casco Helmet”, aseveró.
Colocación del casco
A su vez, al aludir cómo se coloca el mencionado casco, puntualizó: “La persona tiene que estar lúcida, debe colaborar y entender lo que le explicamos”, apuntando que “hay veces que no lo podemos implementar porque hay pacientes que sufren de claustrofobia y sienten una sensación de ahogo y encierro, entonces ahí debemos contenerlo. Igual nos pasó pocas veces”, remarcó.
Aclaró que “el paciente sigue recibiendo la parte farmacológica y el seguimiento radiográfico”, esclareciendo que “no es invadido por un tubo, no se lo seda ni se lo duerme”.
Según resaltó a esta Agencia, esta técnica “hace que de alguna manera se aliviane el trabajo del personal de salud”, ya que “al tener un paciente ventilado en forma invasiva requiere de mucho recurso humano y medicación”.
Por otra parte, la trabajadora de la salud precisó: “Con el casco puesto, la persona puede ponerse de costado, estar sentado. De hecho, los ponemos en una posición prono (boca abajo) y de esa manera tratamos de mejorar la ventilación pulmonar, de la manera más natural posible”, enfatizó.
En ese punto, expuso: “Este casco recibe un flujo de aire y un flujo de oxígeno. Entonces, lo que hace el aire es presurizar el casco a una determinada presión, se infla el casco y doy un flujo de oxígeno para alcanzar una adecuada saturación de oxígeno en el paciente”, precisó. “Estamos teniendo muy bueno resultados”, exclamó.
En referencia al tiempo de utilización manifestó que “todo depende de la respuesta del paciente”. “Lo ideal es tener sesiones de seis u ocho horas, se retira el caso para que el paciente se pueda alimentar, ir al baño y se le vuelve colocar. Puede utilizar el celular, porque el caso no le impide la visión, puede hablar, puede comunicarse con el personal”, destacó.
“Es mucho más práctico, el paciente requiere del casco por unos cinco o seis días”, dijo, aclarando que “fueron pocos los que necesitaron más días”. “Después se lo deriva a una zona post COVID-19 donde puede seguir con oxígeno y evita ingresar a todo lo que sea terapia de ventilación invasiva”, acotó.
En este orden, advirtió que ya se está hablando de “15 o 20 días de intubación en donde cuesta lograr que el paciente se despierte y comience a respirar solo”.
Funcionamiento
“En referencia a cómo funciona la estrategia Helmet, la kinesióloga explicó: “Lo único que se necesita es la escafandra, la base, el cuello siliconado, una válvula de pipi que va conectado a un panel y que todos los hospitales tienen con salida de aire y oxígeno. Posteriormente se conecta a un caudalímetro o a un flujómetro con un sistema de tubos muy sencillos que van al casco, generando así un flujo de aire importante hasta que se presurice el casco y ese es el efecto”, describió.
Continuó pormenorizando que “ahí genera lo que denominamos presión positiva en la vía aérea y es lo que ingresa al sistema respiratorio. Entonces, es una estrategia sencilla que se la puede utilizar con equipos más avanzados de ventilación, pero la forma más sencilla, rápida y efectiva”.
En otro orden, comentó que tiene conocimiento que esta técnica es utilizada en Buenos Aires, San Juan, La Pampa y que “muchas provincias están a la espera de recibir esta estrategia de respiración no invasiva”.
“Con respecto de la tecnología Formosa está súper bien, tanto del Casco Helmet y la ventilación mecánica invasiva, tenemos la mejor tecnología. Contamos con diez equipos de Cascos Helmet y estamos a la espera de recibir más”, subrayó.
Para finalizar, insistió: “Quiero pedir a la población que por favor se cuide, porque nosotros también nos cansamos y enfermamos. Las medidas sanitarias son importantísimas para que esto pueda ir en descenso y podamos avanzar en otra etapa”, cerró.










 SUSCRIBITE AL CANAL
SUSCRIBITE AL CANAL